הינך נמצא כאן
מערך לכירורגיה כללית
» מערך לכירורגיה כללית
» אודות המערך
» יחידה לכירורגיה של השד
» מרכז לכירורגיה פלסטית, עור ואסתטיקה
» יחידת אף-אוזן-גרון - ניתוחי ראש וצוואר
» מרכז מקומי לטראומה
 אודות המחלקה
אודות המחלקה
המחלקה בראשותו של פרופ' נאסר סקרן, מעניקה מגוון רחב של תחומים בתחום הכירורגיה הכללית, בניתוחים פתוחים ובניתוחים לפרוסקופיים (זעיר פולשני) מתקדמים. תנאי האשפוז נוחים ובסטנדרט גבוה.
בסמוך למחלקה כירורגית ישנן מרפאות חוץ:
מרפאת שד ייחודית
מרפאה אונקו-כירורגית קולורקטלית ופרוקטולוגית
מרפאה בריאטרית (טיפול כירורגי בהשמנת יתר חולנית).
במערך הכירורגי מתבצעים ניתוחים אלקטיביים ודחופים, וביניהם ניתוחים למחלות ממאירות ושפירות.
המערך הכירורגי:
המערך הכירורגי בבית חולים משפחה הקדושה, בנצרת, מסונף לפקולטה לרפואה ע"ש עזראלי, באוניברסיטת בר-אילן, לרופאיה משרות אקדמיות ומעורבות אקדמית הכוללת: הדרכת סטודנטים לרפואה, הדרכת רופאים, מתמחים ומומחים באספקטים שונים של הכירורגיה הכללית. מומחים בעלי התמחות על בתחומים השונים, המעניקים טיפול כירורגי כוללני למטופל, ומאפשרים שירות מקצועי טוב יותר על ידי צוות קבוע של מומחי-על בתחום.
מטרת המערך הכירורגי בבית חולים משפחה הקדושה, בנצרת, היא הקמת מרכזי מצוינות במגוון תחומים, לתת שירות רפואי וכירורגי ברמה הגבוהה ביותר, תוך דגש על חווית המטופל וטיפול אישי ואנושי, וזאת תוך כדי התעדכנות אקדמית מתמדת והתחדשות טכנולוגית. המערך הכירורגי שואף להיות אבן שואבת לטובת המטופלים ובריאותם, למתמחים בכירורגיה, ולסטודנטים לרפואה, ולחנך את הדור הבא של מתמחים.
במערך הכירורגי, בנוסף לשגרה הכירורגית האגף מאגד תחתיו מרכזים ויחידות התמקצעות כירורגיות ביניהן נמנות:
- יחידה לא.א.ג- ניתוחי ראש וצוואר בניהול פרופ' זיו גיל
- מרכז לכירורגיה פלסטית, עור ואסתטיקה בניהול ד"ר מחמוד זידאן
- יחידה לכירורגיה של השד בניהול ד"ר הדר עבודי נבו
- יחידת קולון ורקטום בניהול ד"ר ואיל ח'ורי
- מרכז "מקומי לטראומה" בניהול ד"ר סמיח זועבי
- מרכז בריאטרי (טיפול בהשמנת יתר חולנית) - בניהול ד"ר מוחמד חמוד
- יחידה פרוקטולוגית בניהול ד"ר אברהים חרבג'י
המערך הכירורגי מטפל בחולים הזקוקים לטיפולים ניתוחיים במגוון תחומים נותנת מענה לאוכלוסייה בצפון ובכל רחבי הארץ עם הטיפולים הייחודיים הניתנים במסגרתו.
המערך הכירורגי מרכז ארצי לניתוחים בריאטרים, ניתוחים לכריתת המעי הגס והרקטום, ניתוחי קיבה, ניתוחים לטיפול בסרטן השד, ניתוחים בשיטה לפרוסקופית מתקדמת, ניתוחי א.א.גרון, ראש וצוואר כולל בלוטת התריס, פרהתירואיד ודיסקציה צווארית, ניתוחים פלסטיים כולל מתיחת בטן לאחר ועוד.
כירורגיה אונקולוגית:
במחלקה מבוצעים ניתוחים מורכבים לטיפול בגידולים של הקיבה, מעיים דקים וגסים. המחלקה עובדת בשיתוף פעולה עם אונקולוגים, גסטרואנטרולוגים ומחלקה להדמיה ובסיוע של עובדת סוציאלית.
כירורגיה קולו-רקטלית:
המחלקה מתמחה במיוחד בכירורגיה של מחלות שפירות וממאירות של המעי הדק, ומחלות המעי הגס, הרקטום ופי הטבעת. מחלות דלקתיות של המעי הדק והגס, בעיות שפירות של אזור פי הטבעת כגון: מורסות, טחורים, פיסורות, פיסטולות ועוד.
כירורגיה לפרוסקופית (זעיר פולשנית) מתקדמת:
המחלקה מבצעת ניתוחים זעיר פולשניים מתקדמים וחדשניים דרך מספר נקבים קטנים בדופן הבטן בין היתר:
- כריתת כיס המרה
- כריתת תוספתן
- כריתת טחול
- כריתת בלוטות יתרת הכליה (אדרינל)
- ניתוחים לתיקון בקע (הרניה) סרעפתי
- ניתוחים לטיפול בחומציות בוושט למניעת החזר חומצי (רפלוקס)
- ניתוח לטיפול בהיצרות של הוושט עקב אכלזיה
- כריתת קיבה, חלקית ושלמה, בשל מחלות שפירות, כיב, גידולים
- סוגים מסוימים
- כריתת מעי דק ומעי גס בשל מחלות דלקתיות גידוליםתיקוני בקעים (הרניות) במפשעות, בדופן הבטן ובצלקות הניתוחיות
- ניתוחים לטיפול בהזעת יתר בכפות הידיים
- לפרוסקופיה אבחנתית
כירורגיה בריאטרית:
במחלקה הכירורגית בבית חולים המשפחה הקדושה, נצרת מבוצעים כל סוגי הניתוחים הבריאטרים לטיפול בהשמנת יתר חולנית. ניתוחים לטיפול בסיבוכים של ניתוחים קודמים להשמנה והפיכה, תיקון או המרה לניתוחים בריאטרים או שחזור מערכת העיכול.
מרפאה בריאטרית ייחודית וכוללת כירורג בריאטרי, דיאטניות ועובדות סוציאליות, התאמת סוג הניתוח למנותח הסובל מהשמנת יתר, בירור טרום ניתוח ומעקב אחרי המנותח לטווח קצר וארוך. ניתוחים אלו מצויים בסל הבריאות ומאושרים לפונים שדרגת ההשמנה שלהם נמצאת כמתאימה.
השמנת יתר:
תחילה נשמח לבשר על האפליקצייה הייעודית והיחידה מסוגה ללמידה בתחום הכירורגיה הבריאטרית, האפליקצייה מכילה מידע מקיף אודות :
ההכנה והבדיקות לקראת הניתוח הבריאטרי, מידע מפורט על כל סוגי הניתוחים בתחום זה, והנחיות לאחר הניתוח , כולל הנחיות תזונה וכיצד לשמור על אורח חיים בריא לאחר הניתוח.
קוד QR לאפליקציה: (לאחר הורדת האפליקציה יש צורך להזין קוד בית חולים, אותו תוכלו לקבל במרפאה הבריאטרית של בית החולים).


השמנת יתר היא מחלה מורכבת, כרונית, חוזרת ונשנית, המאופיינת בכמות מופרזת של שומן בגוף. השמנת יתר מתגלה כמגיפה בריאותית ברחבי העולם. על פי המרכז לבקרת מחלות ומניעתן, השמנת יתר מתפשטת במהירות בכל האזורים והקבוצות הדמוגרפיות.
השמנת יתר מתפתחת באופן אינדיבידואלי כאשר צריכת האנרגיה עולה על הוצאת האנרגיה. לאנשים החיים עם השמנת יתר יש סימפטומים כגון רעב מוגבר וירידה בתחושת השובע. השמנת יתר מאובחנת כאשר מדד מסת הגוף שלך (BMI) גבוה מ- 30.
האגודה האמריקאית להשמנה מדווחת כי הסיכון למוות מוקדם של אנשים הסובלים מהשמנת יתר גבוה ב- 50% בהשוואה לאנשים עם מדד מסת גוף תקין. עלייה משמעותית זו בסיכונים הבריאותיים הפכה את השמנת היתר בארצות הברית לגורם השני המוביל של מוות הניתן למניעה.
הגורמים להשמנה:
השמנת יתר נובעת משילוב של גורמים גנטיים, ביולוגיים, הורמונליים וסביבתיים.
גורמי סיכון:
השמנת יתר נובעת משילוב של סיבות וגורמי סיכון:
- גיל מתקדם, היותך אישה והיסטוריה משפחתית של השמנת יתר
- אורח חיים יושבני ללא פעילות פיזית.
- תזונה והרגלי אכילה לא בריאים.
- היריון.
- מחסור בשינה.
- מחלות כגון תת פעילות של בלוטת התריס ודיכאון.
- תרופות כגון סטרואידים, תרופות נוגדות דיכאון, נוגדי פרכוסים, תרופות נגד סוכרת וטיפולים אנטי-רטרו-ויראליים.
מדד מסת הגוף:
מדד מסת הגוף (BMI) הוא מדד של משקל הגוף וגובה החל על גברים ונשים מבוגרים כאחד. BMI אינו מבדיל בין שומן הגוף לבין מסת שריר. לכן, אנשים המתעסקים בבניית גוף ואנשים בעלי מסת שריר גבוהה יהיו בעלי BMI גבוה, אך לא יסבלו מהשמנת יתר.
|
הגדרות BMI |
BMI (ק"ג/מ2) |
|
תת משקל |
< 18 |
|
משקל בריא |
18 - 25 |
|
עודף משקל |
25 – 29.9 |
|
השמנת יתר דרגה 1 |
30 – 34.9 |
|
השמנת יתר דרגה 2 |
35 – 39.9 |
|
השמנת יתר דרגה 3 |
> 40 |
סיבוכים
השמנת יתר היא אחד הגורמים המובילים למקרי מוות הניתנים למניעה ולפגיעה באיכות החיים. היא גם גורם בסיסי חשוב למספר מחלות קשות וכרוניות:
- סוכרת מסוג 2
- בעיות במפרקים (למשל, דלקת פרקים)
- לחץ דם גבוה
- מחלות לב
- שבץ מוחי
- מחלת כבד שומני (מחלת כבד לא אלכוהולית וסטאטוהפטיטיס לא אלכוהולית)
- בעיות בכיס המרה
- סוגים מסוימים של סרטן (שד, רחם, המעי הגס)
- הפרעות עיכול (למשל מחלת ריפלוקס במערכת העיכול )GORD)(
- קשיי נשימה (למשל, דום נשימה בשינה, אסטמה)
- בעיות פסיכולוגיות כגון דיכאון
- בעיות פוריות והריון
- בריחת שתן
סיכונים לפגיעה ברווחה פסיכולוגית וחברתית:
- דימוי עצמי שלילי
- בידוד חברתי
- אפליה
קשיים בחיי היומיום:
- ביצוע משימות שגרתיות קשה יותר עבור אנשים הסובלים מהשמנת יתר היות והתנועה קשה יותר
- קיימת נטייה להתעייף מהר יותר ולסבול מקוצר נשימה
- מושבי התחבורה הציבורית והרכבים עשויים להיות קטנים מדי
- ייתכן ויקשה עליך לשמור על היגיינה אישית
אפשרויות טיפול:
טיפול שאינו כירורגי:
טיפול בהשמנת יתר כרוך בירידה במשקל ושמירה על משקל תקין. הסיבוכים של השמנת יתר נפתרים או משתפרים עם הירידה במשקל ושמירה על משקל תקין. נכון לעכשיו, טיפולים שאינם כירורגיים יעילים בדרך כלל בגרימת ירידה במשקל, אבל שמירה על משקל תקין אפשרית רק אם הטיפולים נמשכים בטווח הארוך. עלייה חוזרת במשקל ושובם של הסיבוכים יתרחשו במידה והטיפולים ייפסקו.
טיפול כירורגי:
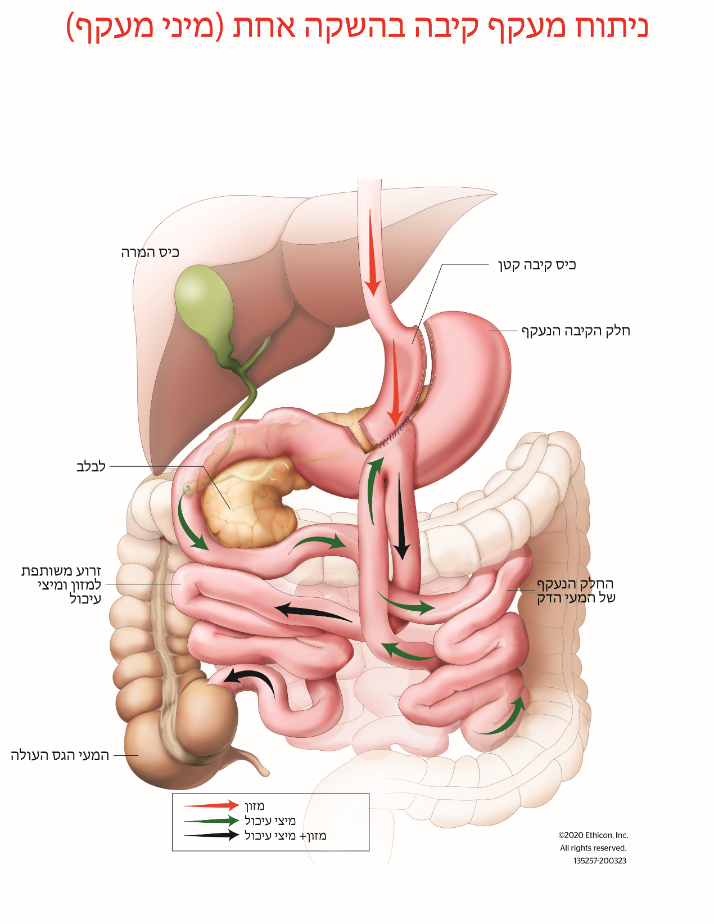
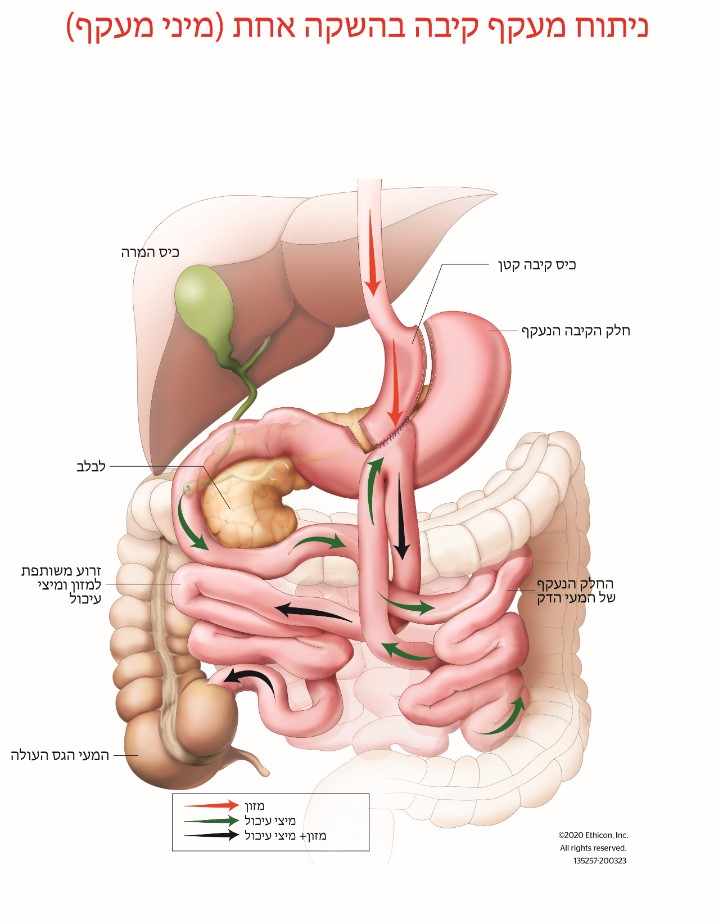
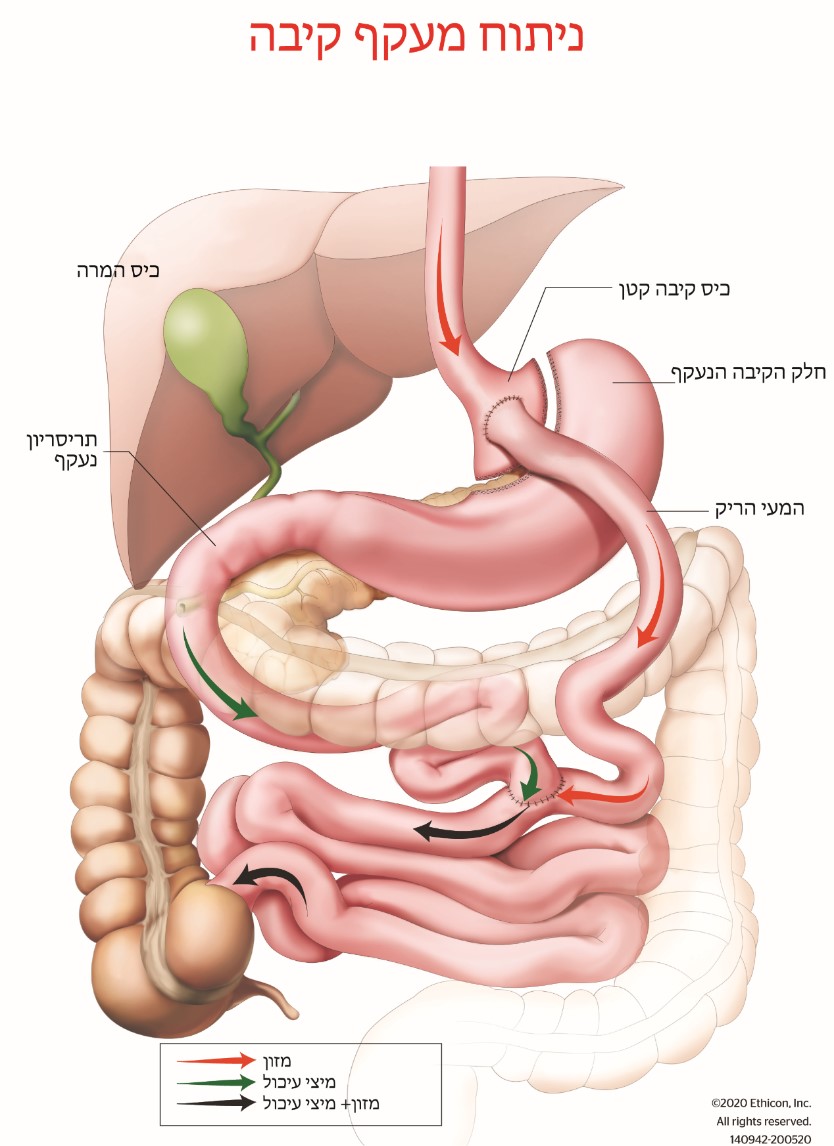
ניתוח מיני מעקף קיבה (OAGB) דווח לראשונה בשנת 2001 וכיום הוא ההליך הבריאטרי השלישי הנפוץ ביותר ברחבי העולם והנפוץ ביותר בישראל, כאשר 63% מהניתוחים הבריאטרים בשראל הם מסוג מעקף קיבה בהשקה אחת (מיני מעקף) . OAGB כרוך ביצירת כיס קיבה ארוך וצר, המתחבר למעי הדק תוך מעקף של כ- 150 ס"מ מהחלק העליון של המעי הדק (איור 1). ההליך אורך 90-100 דקות והוא מבוצע בדרך כלל לפרוסקופית (ניתוח זעיר פולשני באמצעות חתך קטן). רוב החולים מאושפזים ביום הניתוח וצפויים לחזור לביתם תוך יום או יומיים לאחר הניתוח.
זהו הליך בריאטרי יעיל להפליא, המוביל לירידה במשקל ובתחלואה הנלווית להשמנה (כגון סוכרת מסוג 2 ולחץ דם גבוה). השיפור בתוצאות דומה, ויתכן שאף טוב יותר, לזה שבהליך מעקף הקיבה Roux-en-Y ( (RYGBומעט יותר טוב מאשר שרוול בקיבה (SG). רוב החולים יכולים לצפות לירידה במשקל של 30-40% ממשקלם טרם ההליך. בדרך כלל, חולים מגיעים למשקלם הנמוך ביותר כעבור 6-12 חודשים לאחר ניתוח בריאטרי. עלייה במשקל שחלק מהחולים חווים לאחר השנה הראשונה הוא נמוך יותר בהליך OAGB מאשר בהליכים SG או RYGB.
ההליך יכול להתבצע בבטיחות יוצאת דופן. הסיכון למוות מסיבוכים מוקדמים של הניתוח (כגון דימום, דליפה, תסחיף ריאתי וכו') הוא כ- 0.1-0.2%. הסיכון לסיבוכים משמעותיים שעשויים לדרוש התערבות נוספת הוא כ- 2.0-3.0% בתקופה הסמוכה למועד הניתוח. בטווח הארוך, שלושת הסיבוכים הנפוצים ביותר הקשורים להליך זה הם כיבים בקיבה, תת תזונה, רפלוקס המרה/חומצת קיבה.
ניתן להפחית את הסיכון לכיבים על ידי טיפול מונע עם תרופות להפחתת חומצה ועל ידי אימוץ תזונה בריאה ונטילת ברזל, ויטמין D, סידן, ויטמין B12, פולאט, ותוספי מולטי ויטמין מינרלים למשך כל החיים. קיים סיכון של תת תזונה חמורה וריפלוקס המרה/חומצת קיבה, שיידרוש ניתוח נוסף על מנת לטפל בהם. כ- 5.0% מהחולים זקוקים לניתוח נוסף בטווח הארוך לצורך טיפול בתת תזונה או תסמינים חמורים של ריפלוקס המרה/חומצת קיבה. כמו כל הליך בריאטרי אחר, חולים צריכים לעבור מעקב שנתי וניטור למשך כל חייהם לצורך אבחון מוקדם וטיפול בכל מחסור בוויטמין /מינרלים.
ניתוח שרוול קיבה (SG) הוא הליך בריאטרי חדש יותר המסיר כ- 75% מהבטן בכדי להשאיר צינור קיבה צר, אשר מגביל את צריכת המזון. הן ריקון הקיבה והן מעבר המזון במעיים מוגברים במידה ניכרת לאחר הליך SG, כיוון שהלחץ בתוך הקיבה עולה כתוצאה מבליעת מזונות, דבר אשר מגביר את מתח דופן הקיבה.
הליך SG גורם בדרך כלל לירידה של 25% עד 35% במשקל הגוף (50 עד 70% ירידה במשקל העודף) מהמשקל טרום ההליך ומרבית הירידה במשקל מתרחשת ב- 6 החודשים הראשונים. הירידה המשמעותית במשקל עשויה להוביל לשיפור דרמטי ואף ריפוי מוחלט של התחלואה הנלווית להשמנה, כולל סוכרת מסוג 2. SG לפרוסקופי הופך במהירות לאחד הניתוחים הבריאטריים הנפוצים ביותר והינו בטווח שבין שני ההליכים הבריאטריים הנפוצים האחרים, הצרת קיבה לפרוסקופית עם טבעת מתכווננת ומעקף קיבה לפרוסקופי, מבחינת סיכון כירורגי, ירידה במשקל ופתרון של מחלות הקשורות להשמנה. למרות שנתונים ארוכי טווח לגבי עמידות ה- SG נחשבים לבלתי מספקים, פרסומים המדווחים על מעקב ביניים הם חיוביים. קיימים יתרונות רבים של SG על מעקף הקיבה. SG הוא פשוט ובטוח יותר. כמו כן, הוא אינו גורם למחסור בויטמינים ובמיקרו-חומרים מזינים חמור כמו בהליך מעקף הקיבה. יתרונות חשובים אחרים של SG לעומת מעקף הקיבה הם היעדר תסמונת ההצפה והימנעות מהסיכון לסרטן קיבה הנובע מהקיבה שנותרה.
החיסרון העיקרי של SG הוא כי הליך זה נושא סיכון של 1-2% של דליפה בשל קו הסיכות הארוך לאורך צינור הקיבה. דליפות שרוול ידועות לשמצה בשל היותן קשות יותר לניהול מאשר דליפות מעקף קיבה בגלל הלחץ הגבוה בשרוול הקיבה. חיסרון נוסף של LSG הוא התפתחות של תסמיני רפלוקס חומצת קיבה. השכיחות של ריפלוקס משתנה בין 11 ל 33% ונדרש שימוש ממושך בתרופות, ולפעמים אפילו ניתוח תיקון.
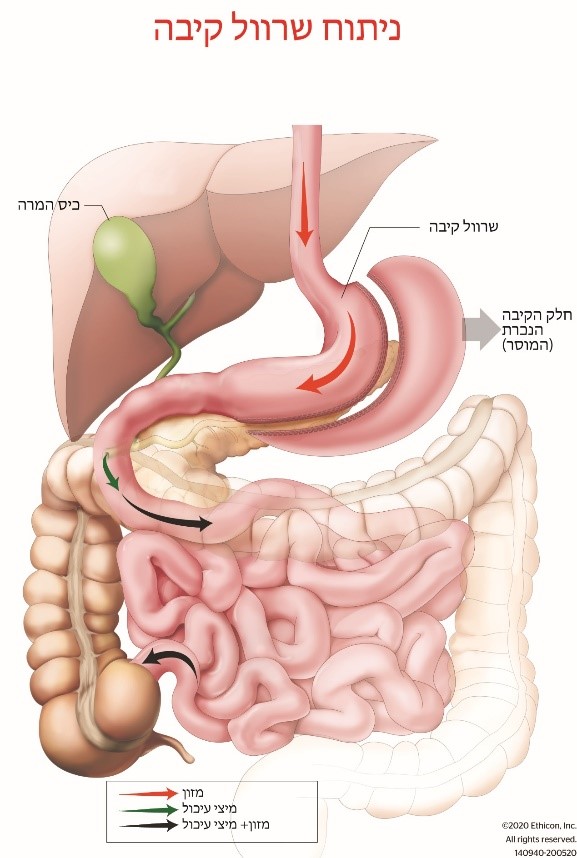
מעקף קיבה Roux-en-Y כניתוח בריאטרי או ניתוח הרזיה, נחקר במשך 50 שנים. ככזה, הוא מכונה לעתים קרובות "תקן הזהב". חשוב להבין כי שם זה לא נועד לרמוז שזה ההליך הטוב ביותר עבור כולם. לכל הליך יש מאפיינים משלו; בחירת ההליך צריכה להתבצע רק לאחר הערכה יסודית של בעיות הבריאות הספציפיות שלך וסיכונים בריאותיים פוטנציאליים על ידי הרופאים שלך. חשוב שתמצא מנתח עם ההכשרה והניסיון המתאימים כדי לייעץ לך על כל האפשרויות שלך. בגלל ההיסטוריה הארוכה של מעקף הקיבה, הוא משמש לעתים קרובות כנקודת התייחסות כדי להעריך פעולות והתערבויות אחרות, ולכן הוא מכונה תקן הזהב.
מעקף הקיבה הסטנדרטי מבוצע בטכניקות זעיר פולשניות הידועות בשם ניתוח לפרוסקופי. הוא מבוצע באופן שגרתי תוך פחות משעה או שעתיים והשהייה בבית החולים לאחר ההליך היא יום או יומיים. החתכים, בדרך כלל ארבעה או חמישה, הינם בגודל 1 ס"מ ואף פחות, לכן ההתאוששות היא מהירה מאוד והכאב הוא מינימלי. במרכז הרפואי הנכון, זהו הליך בטוח לחלוטין.
ההליך מורכב מהכנת כיס קיבה קטן וחיבורו ישירות לחלק קטן מהמעי הדק, תוך מעקף של יתרת הקיבה. הניתוח אינו מסיר דבר ולפיכך הליך זה הוא הפיך לחלוטין במידת הצורך. אופן הפעולה של ההליך הוא עניין שעדיין נמצא בוויכוח ומחקר מתמשך. ניתן היה לחשוב: "כמובן, בשל הקיבה הקטנה... אוכלים פחות." אבל זה לא המקרה. כיס הקיבה הקטן אינו משמש לאחסון, או להאט את מעבר המזון. להיפך, מזון עובר מהר יותר דרך המעי ומפעיל תאים מיוחדים לאורך המעיים, תאי L, שפעולתם חשובה לוויסות גלוקוז בדם ותחושת שובע. הורמונים המיוצרים על ידי תאים אלה פועלים ישירות על הלבלב, הכבד והמוח. לכן, מעקף הקיבה אינו מגביל בצורה מכנית מזון או גורם לאי ספיגה של מזון; הוא פועל לשחזר את נקודת המשקל היציב הטבעית של הגוף שלך באמצעות מערכת מורכבת מאוד שעדיין נמצאת במחקר. חשוב להבין כי ישנן וריאציות רבות של מעקף הקיבה וכי אין שני מנתחים שיעשו את ההליך בדיוק באותו אופן. שינויים המשתמשים ברצועות סביב הכיס, וריאציות באורכים של מעקף המעי או ביטול הליך "Roux" כפי שנעשה בהליך מיני מעקף הקיבה, מבוצעים בהצלחה רבה. וריאציות אלה והרציונל שלהן מורכבים מכדי לדון בהם כאן; עדיף להשאיר זאת להתייעצויות הראשוניות והבאות שלך עם המנתח שלך.
התוצאות של הליך מעקף הקיבה ממשיכות להיות טובות מאוד. במחקרים ארוכי טווח, חולים שיש להם מעקף קיבה חיים זמן רב יותר ונהנים מאיכות חיים טובה יותר לעומת אלה שלא ביצעו את ההליך. לא רק שניתן לשמור על ירידה במשקל, אלא שיש שיפור ניכר במחלות אחרות כמו סוכרת, דום נשימה בשינה, יתר לחץ דם, כולסטרול מוגבר, כבד שומני, פוריות והפחתה משמעותית בסיכון לסרטן.
יתרונות:
- התמותה < 0.2%, סיבוכים משמעותיים <5%
- שמירה על ירידה במשקל לטווח ארוך
- מעולה לטיפול בסוכרת ו- GERD
- בעיות עיכול כגון שלשולים, בחילות או הקאות הן נדירות מאוד
חסרונות:
- סיכון גבוה יותר של מחסור בויטמינים ומינרלים בהשוואה לחולים רגילים: B12, D, ברזל וסידן בפרט.
- סיכון גבוה יותר לאבני מרה
- סיכון גבוה יותר לכיבים אם נוטלים תרופות נוגדות דלקת שאינן מכילות סטרואידים או מעשנים
- חסימת מעיים
- תסמונת הצפה (רמת סוכר נמוכה בדם)
- הסיכון לתלות באלכוהול בגלל ספיגה מהירה יותר
- סיכון מוגבר להתאבדות
האם אתה מועמד?
קריטריוני בחירה
ישנם מספר קריטריונים מקובלים שהופכים מטופל מתאים לניתוח בריאטרי או הרזיה:
- BMI >40;
- 35<BMI<40 עם לפחות אחת מהמחלות הנלוות:
- סוכרת מסוג 2;
- יתר לחץ דם;
- מחלת לב איסכמית;
- דיסליפידמיה;
- תסמונת דום נשימה בשינה;
- הפרעות בפוריות משניות להשמנה;
- בעיות אורטופדיות משניות להשמנה המגובות בתיעוד קליני של אורתופד;
- כבד שומני;
- אירוע טרומבואמבולי;
- Pseudotumor cerebri שנובע ממשקל יתר.
- 30<BMI<35;
- במנותחים שעברו ניתוח בריאטרי קודם ונכשלו בון
- בחולים עם סוכרת מסוג 2 כשהסוכרת אינה מאוזנת בהלכה באמצעות משטר טיפול תרופתי מיטבי;